Wie viel Vitamin D du wirklich brauchst – der vollständige Leitfaden zur richtigen Vitamin D Dosierung
800 IE, 2.000 IE, 4.000 IE – wer sich mit Vitamin D beschäftigt, stößt auf eine verwirrende Bandbreite an Dosierungsempfehlungen. Offizielle Stellen und Praxisärzte liegen teils weit auseinander. Nahrungsergänzungsmittel sind in allen erdenklichen Stärken erhältlich. Und eine pauschale Antwort gibt es nicht, weil die richtige Dosis von zu vielen individuellen Faktoren abhängt.
Wir haben uns mit dem Thema Vitamin D Dosierung auseinandergesetzt. Einheiten, Zielwerte, Dosierungsstrategien nach Ausgangslage und Personengruppe, Einnahme-Timing, Kofaktoren, Präparatewahl, Überdosierung und Blutkontrolle.
Das Wichtigste in Kürze
- 🌞 Die richtige Vitamin-D-Dosierung hängt von Alter, Gesundheitszustand, Sonnenexposition und dem aktuellen Vitamin-D-Spiegel ab.
- 📏 Für Erwachsene werden häufig 800–2000 I.E. täglich empfohlen – bei nachgewiesenem Mangel kann zeitweise mehr nötig sein.
- 🧪 Ein Bluttest (25-OH-Vitamin-D) hilft dabei, die individuelle Dosierung gezielt anzupassen.
- 💊 Vitamin D wird am besten zusammen mit einer fetthaltigen Mahlzeit eingenommen, da es fettlöslich ist.
- ⚖️ Eine dauerhafte Überdosierung kann schädlich sein und zu erhöhten Calciumwerten oder Nierenproblemen führen.
- 🦴 Vitamin D unterstützt Knochen, Immunsystem und Muskelfunktion – oft in Kombination mit Vitamin K2 und Magnesium sinnvoll.
- 🌥️ In Herbst und Winter reicht die Sonnenstrahlung häufig nicht aus, um genügend Vitamin D selbst zu bilden.
- 👨⚕️ Bei chronischen Erkrankungen oder Unsicherheiten sollte die Einnahme mit ärztlichem Fachpersonal abgestimmt werden.
- 🔄 Regelmäßige Kontrolle der Blutwerte hilft, Unter- oder Überversorgung langfristig zu vermeiden.
- ✅ Die passende Vitamin-D-Dosierung unterstützt Gesundheit, Energie und einen stabilen Stoffwechsel nachhaltig.
| Medizinischer Hinweis Dieser Artikel dient allgemeinen Informationszwecken zur Vitamin D Dosierung und ersetzt keine ärztliche Beratung. Die richtige Vitamin-D-Dosierung hängt von individuellen Faktoren ab, die nur ein Arzt beurteilen kann. Lass deinen Blutspiegel messen, bevor du dauerhaft und in höheren Dosen supplementierst. |
IE oder µg – Einheiten für die Vitamin D Dosierung verstehen
Vitamin D wird in zwei Einheiten angegeben, die parallel verwendet werden:
- IE (Internationale Einheiten) – in Supplementen und angelsächsischen Quellen üblich
- µg (Mikrogramm) – in deutschen und europäischen Empfehlungen bevorzugt
Die Umrechnung: 1 µg = 40 IE – oder umgekehrt: 1.000 IE = 25 µg.
Umrechnungstabelle IE ↔ µg
| Internationale Einheiten (IE) | Mikrogramm (µg) |
| 400 IE | 10 µg |
| 800 IE | 20 µg |
| 1.000 IE | 25 µg |
| 2.000 IE | 50 µg |
| 4.000 IE | 100 µg |
| 10.000 IE | 250 µg |
Wichtig: Bluttest-Ergebnisse werden in ng/ml oder nmol/l angegeben. Umrechnungsfaktor 2,5: 20 ng/ml = 50 nmol/l.
Erst messen, dann dosieren: der Bluttest
Jede sinnvolle Vitamin D Dosierung bzw. Dosierentscheidung beginnt mit einem Bluttest. Gemessen wird der 25-Hydroxyvitamin-D-Spiegel (25-OH-D) im Serum. Der beste Marker für die Gesamtversorgung, unabhängig davon, ob das Vitamin D über Sonne, Nahrung oder Supplemente aufgenommen wurde.
Der Test wird nicht immer standardmäßig im Blutbild erfasst. Am besten ist es, wenn du gezielt beim Arzt anfragst. Je nach Kasse als IGeL-Leistung ca. 20–40 Euro.
Orientierungswerte für den 25-OH-D-Spiegel
| ng/ml | nmol/l | Einordnung | Handlungsbedarf |
| unter 12 | unter 30 | Schwerer Mangel | Dringend supplementieren, ärztliche Begleitung |
| 12–20 | 30–50 | Leichter bis mittlerer Mangel | Supplementierung klar sinnvoll |
| 20–30 | 50–75 | Ausreichend (DGE-Minimum) | Erhaltungsdosis erwägen, besonders im Winter |
| 30–50 | 75–125 | Gut bis optimal | Von vielen Experten angestrebter Zielbereich |
| 50–100 | 125–250 | Hoch | Unkritisch, Kontrolle empfehlenswert |
| über 100 | über 250 | Potenziell toxisch | Supplementierung pausieren, Arzt aufsuchen |
Wichtig: Labore setzen die Normalwert-Untergrenze unterschiedlich an. Manche dogar bereits bei 12 ng/ml, was viele Experten als zu niedrig einschätzen. Den genauen Messwert in ng/ml solltest du daher immer erfragen und selbst einordnen. Der Spiegel schwankt saisonal: Frühjahr = Winterminimum, Herbst = Maximum nach Sonnensaison.
| Idealer Messzeitpunkt Der aussagekräftigste Zeitpunkt ist das Frühjahr (Februar bis April). Dann zeigt der Wert das Winterminimum. Wer saisonal beobachten möchte, misst zusätzlich im Herbst (September/Oktober). |
Dosierungsstrategien: Erhaltung, Auffüllen, Hochdosis
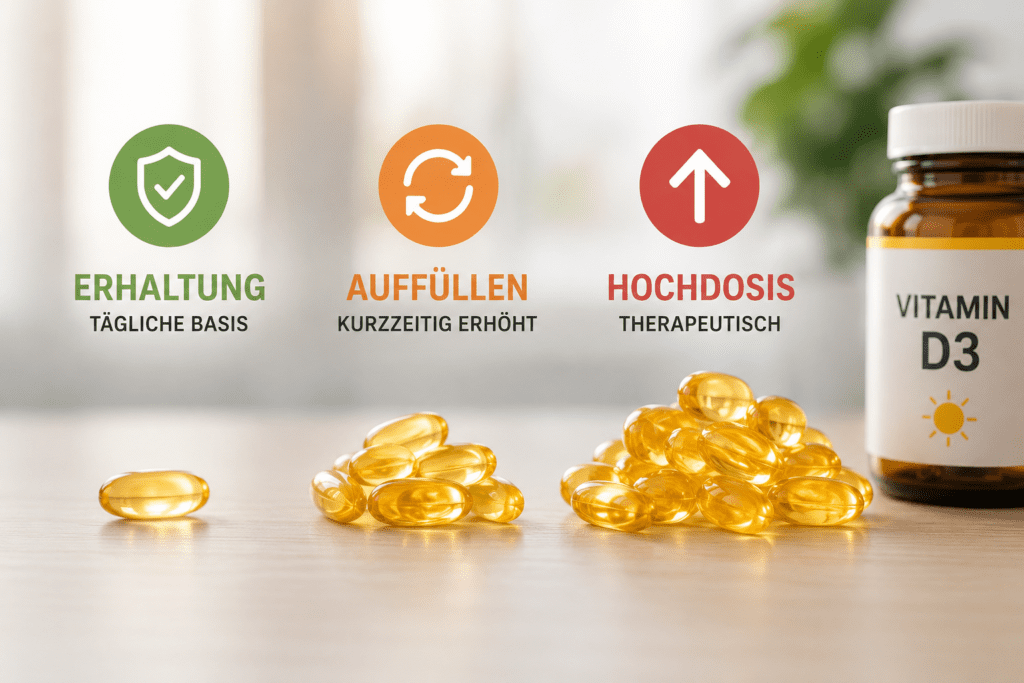
Erhaltungsdosis – für gut Versorgte und zur Prävention
Wer keinen bekannten Vitamin D Mangel hat, aber die Versorgung absichern möchte, besonders von Oktober bis März, ist mit einer täglichen Dosis von 1.000–2.000 IE (25–50 µg) in der Regel gut aufgestellt. Diese Menge ist für gesunde Erwachsene als Dauereinnahme unkritisch und hält den Spiegel bei leichter saisonaler Abnahme stabil.
Auffülldosis – bei nachgewiesenem Mangel
Bei einem gemessenen Spiegel unter 20 ng/ml wird zunächst eine höhere Dosis eingesetzt, um den Spiegel zügig anzuheben, bevor auf die Erhaltungsdosis gewechselt wird. Zwei verbreitete Strategien:
- Tägliche Auffüllung: 2.000–4.000 IE täglich über 8–12 Wochen, dann Kontrolle und Reduktion auf Erhaltungsdosis. Physiologisch sinnvollste Methode – gleichmäßige Anhebung ohne Spitzen
- Wöchentliche Bolusgabe: z. B. 20.000 IE einmal pro Woche über 8 Wochen. In der Praxis wegen besserer Compliance oft gewählt; biologisch weitgehend äquivalent zur täglichen Einnahme
Nach der Auffüllphase: Kontrollmessung und Übergang zur individuellen Erhaltungsdosis. Was die richtige Erhaltungsdosis ist, zeigt der Wiederholungswert.
Hochdosis-Therapie – bei schwerem Vitamin D Mangel oder spezifischer Indikation
Bei schwerem Mangel (unter 12 ng/ml) oder bei bestimmten Erkrankungen werden in der ärztlichen Praxis teils deutlich höhere Dosen eingesetzt, die sogenannte Loading Doses:
- Einmalige oder wöchentliche Gabe von 50.000 IE über mehrere Wochen unter ärztlicher Kontrolle
- Intramuskuläre Injektionen bei schwerer Malabsorption
- Hochdosisprotokolle bei bestimmten Autoimmunerkrankungen (ausschließlich unter medizinischer Begleitung)
| Hochdosis nur mit Kontrolle Dosierungen oberhalb von 4.000 IE täglich sollten ausschließlich auf Basis eines gemessenen Blutwertes und in Absprache mit einem Arzt eingesetzt werden. Ohne Kontrolle ist das Risiko einer Hyperkalzämie real. |
Vitamin D Dosierung nach Personengruppe
Dosierungs-Orientierungswerte im Überblick
| Gruppe | Orientierungsdosis täglich | Besonderheiten |
| Gesunde Erwachsene (Erhaltung) | 1.000–2.000 IE (25–50 µg) | Ohne bekannten Mangel; gut für Herbst/Winter |
| Bekannter Mangel (Auffüllen) | 2.000–4.000 IE (50–100 µg) | 8–12 Wochen, dann Kontrolle und Anpassung |
| Ab 60 Jahren | 1.000–2.000 IE, mindestens | Syntheseleistung der Haut stark reduziert |
| Ab 70 Jahren | 1.500–2.000 IE, mindestens | Viele Geriatrie-Leitlinien: mind. 1.500 IE |
| Schwangere / Stillende | 1.000–2.000 IE (25–50 µg) | Abstimmung mit Arzt; Bluttest empfohlen |
| Säuglinge (1. Lebensjahr) | 400 IE (10 µg) | DGE-Standard; täglich unabhängig vom Stillen |
| Kinder 1–12 Jahre | 600–1.000 IE (15–25 µg) | Je nach Sonnenexposition und Körpergewicht |
| Jugendliche | 800–2.000 IE (20–50 µg) | Wie Erwachsene; saisonal anpassen |
| Übergewicht (BMI > 30) | 2.000–4.000 IE (50–100 µg) | Fettlöslich: höherer Bedarf durch Einlagerung |
| Starkes Übergewicht (BMI > 40) | individuell, Bluttest nötig | Ggf. 2–3-fache Standarddosis nötig |
| Malabsorption / Darmerkr. | individuell, ärztlich | Sprays oder Injektionen ggf. nötig |
| Nierenerkrankung | nur ärztlich | Aktivierung zu Calcitriol eingeschränkt |
| Dunkler Hauttyp | 1.500–2.000 IE | Langsamere Eigenproduktion; Winterpause kritisch |
Vitamin D Dosierung bei älteren Menschen – besondere Relevanz
Ab dem 50. Lebensjahr sinkt die Syntheseleistung der Haut kontinuierlich. Ein 70-Jähriger produziert bei gleicher Sonnenexposition nur noch etwa ein Viertel der Menge eines 20-Jährigen. Gleichzeitig verbringen ältere Menschen mehr Zeit in Innenräumen, und die Nierenfunktion, die für die Aktivierung von Vitamin D benötigt wird, nimmt mit dem Alter ebenso ab.
Viele geriatrische Fachgesellschaften empfehlen deshalb für Menschen ab 65–70 Jahren eine Standardsupplementierung von mindestens 1.500–2.000 IE täglich – ohne dass ein Bluttest als Einstiegsvoraussetzung nötig ist. Der Nutzen für Knochendichte und Sturzprävention ist in dieser Gruppe am besten belegt.
Vitamin D Dosierung für Schwangerschaft und Stillzeit

Der Fötus und das gestillte Kind sind vollständig auf die mütterliche Vitamin-D-Versorgung angewiesen. Die DGE-Empfehlung von 800 IE gilt auch für Schwangere. Viele Gynäkologen und internationale Leitlinien halten 1.000–2.000 IE für sinnvoller, insbesondere ohne regelmäßige Sonnenexposition. Eine Messung im ersten Trimester wird empfohlen. Ohne Messung sind 1.000 IE täglich für die meisten Schwangeren eine sichere Wahl.
Vitamin D Dosierung für Kinder und Säuglinge
Für Säuglinge im ersten Lebensjahr ist die tägliche Supplementierung mit 400 IE (10 µg) in Deutschland Standardempfehlung – unabhängig von Ernährungsform und Jahreszeit. Für Kleinkinder und Schulkinder gilt als Richtwert 600–1.000 IE bei wenig Sonnenlicht. Im Sommer bei viel Outdoor-Zeit kann eine Pause gemäß Bluttest sinnvoll sein.
Übergewicht: höherer Bedarf durch Fettlöslichkeit
Vitamin D ist fettlöslich und verteilt sich entsprechend der Körpermasse. Bei höherem Körperfettanteil wird ein größerer Teil im Fettgewebe gespeichert und steht dem Stoffwechsel weniger zur Verfügung. Faustregel: Bei BMI über 30 ist in der Regel die 1,5-fache, bei BMI über 40 die 2- bis 3-fache Standarddosis nötig, um vergleichbare Blutspiegel zu erreichen.
Erkrankungen, die die Vitamin D Dosierung beeinflussen
| Erkrankung / Zustand | Einfluss auf Dosierung | Empfehlung |
| Morbus Crohn, Zöliakie, Kurzdarmsyndrom | Stark reduzierte intestinale Aufnahme | Höhere Dosen oder sublinguale Sprays / Injektion; ärztlich |
| Nierenerkrankung (CKD) | Eingeschränkte Aktivierung zu Calcitriol | Aktive Vitamin-D-Analoga (z. B. Alfacalcidol) nötig; nur ärztlich |
| Lebererkrankung | Umwandlung von D3 zu 25-OH-D eingeschränkt | Höhere Dosen ggf. nötig; Kontrolle engmaschig |
| Sarkoidose, manche Lymphome | Erhöhte endogene Vitamin-D-Aktivierung möglich | Vorsicht: Hyperkalzämie-Risiko; nur ärztlich supplementieren |
| Primärer Hyperparathyreoidismus | Kalziumstoffwechsel bereits gestört | Keine Selbstsupplementierung; ärztlich abklären |
| Adipositas nach bariatrischer OP | Malabsorption nach OP häufig | Höhere Dosen nötig; regelmäßige Kontrolle |
| Osteoporose | Erhöhter Bedarf für Knochenerhalt | Oft 1.000–2.000 IE täglich; in Kombi mit K2 und Kalzium |
| Multiple Sklerose (MS) | Assoziation mit niedrigem Spiegel; aktive Forschung | Angestrebter Spiegel oft 40–60 ng/ml; ärztlich begleitet |
Spiegel-basierte Vitamin D Dosierung: wie viel IE hebt den Wert um wie viel?
Eine häufige Frage: Wenn mein Spiegel bei 18 ng/ml liegt und ich auf 40 ng/ml kommen will – wie viel muss ich täglich nehmen? Dafür gibt es Faustregeln aus der klinischen Forschung:
- Grobe Orientierung: 1.000 IE täglich heben den 25-OH-D-Spiegel bei einem normalgewichtigen Erwachsenen über 8–12 Wochen um etwa 5–10 ng/ml an
- Je niedriger der Ausgangswert, desto stärker die Reaktion – bei Werten unter 12 ng/ml sind die Anstiege pro IE oft größer
- Je höher der bestehende Spiegel, desto geringer der Anstieg – ab 40 ng/ml flacht die Kurve ab
- Bei Übergewicht: bis zu 50 % geringere Effizienz pro IE – höhere Dosen nötig
Ungefähre Dosierung zur Erreichung von Zielwerten (normalgewichtig)
| Ausgangswert | Zielwert | Ca. nötige Tagesdosis | Zeitraum bis Kontrolle |
| unter 12 ng/ml | 30–40 ng/ml | 3.000–4.000 IE täglich | 8–10 Wochen |
| 12–20 ng/ml | 30–40 ng/ml | 2.000–3.000 IE täglich | 8–12 Wochen |
| 20–30 ng/ml | 35–50 ng/ml | 1.000–2.000 IE täglich | 12 Wochen |
| 30–40 ng/ml | Halten / leicht anh. | 1.000 IE täglich | jährlich |
| über 40 ng/ml | Halten | 500–1.000 IE oder Pause | jährlich |
| Nur Richtwerte Diese Tabelle gibt grobe Orientierung. Körpergewicht, Genetik, Erkrankungen und Präparatqualität beeinflussen den Anstieg erheblich. Nach jeder Auffüllphase unbedingt kontrollmessen. | |||
Täglich, wöchentlich oder als Bolus – was ist besser?
Weil Vitamin D fettlöslich ist und der Körper es über Wochen speichern kann, ist es biologisch möglich, die Gesamtdosis auch in größeren Intervallen zu geben. In der Praxis gibt es drei gängige Strategien:
| Strategie | Beispiel | Vorteile | Nachteile |
| Täglich | 2.000 IE jeden Tag | Physiologischste Form; gleichmäßiger Spiegel; beste Studienlage | Erfordert tägliche Routine |
| Wöchentlich | 14.000 IE einmal/Woche | Bessere Compliance; biologisch nahezu gleichwertig | Leichte Spitzenwerte nach Einnahme |
| Monatlich | 60.000 IE einmal/Monat | Maximal bequem | Größere Spiegelschwankungen; weniger effektiv |
| Loading Dose | 50.000 IE 1x/Wo. über 8 Wochen | Schnelles Auffüllen bei schwerem Mangel | Nur mit ärztlicher Begleitung |
Empfehlung für die Praxis: Tägliche Einnahme ist die beste Wahl. Wer Schwierigkeiten mit der Routine hat, nimmt es wöchentlich. Sehr hohe monatliche Bolusgaben bei Selbstmedikation sind nicht empfehlenswert.
Sommerpause: wann kann die Supplementierung pausiert werden?
Von etwa April bis September produziert die Haut bei ausreichender Sonnenexposition genügend Vitamin D. Unter bestimmten Voraussetzungen kann die Supplementierung in dieser Zeit pausiert oder reduziert werden.
Voraussetzungen für eine sinnvolle Sommerpause
- Mindestens 15–30 Minuten Mittagssonne (11–15 Uhr) auf unbedeckte Arme und Beine – mehrmals pro Woche
- Kein LSF 30+ während dieser Zeit – Sonnencreme blockiert die UVB-Synthese um über 95 %
- Kein Aufenthalt hinter Fensterglas – Glas filtert UVB vollständig
- Nicht bei älteren Menschen ab 60 und nicht bei dunklem Hauttyp als selbstverständlich annehmen
Wann besser nicht pausieren
- Bürojob mit wenig Outdoor-Zeit trotz Sommer
- Dunkler Hauttyp (Melanin reduziert UVB-Durchdringung)
- Alter über 60 (deutlich reduzierte Syntheseleistung)
- Ausgangsspiegel unter 30 ng/ml – Reserven reichen für den Winter möglicherweise nicht
| Empfehlung zur Sommerpause Wer im Sommer pausiert, sollte normalerweise spätestens im September wieder beginnen. Den Spiegel im Frühjahr messen lassen, um zu prüfen, ob die Eigenproduktion ausgereicht hat. Viele Menschen bauen im Sommer weniger Vorrat auf als gedacht. |
Wann und wie einnehmen: Timing und Praktik

Mit einer fetthaltigen Mahlzeit – zwingend
Vitamin D ist fettlöslich. Seine Aufnahme im Darm ist direkt an die gleichzeitige Anwesenheit von Nahrungsfetten gekoppelt. Studien zeigen, dass die Einnahme mit einer fetthaltigen Mahlzeit die Bioverfügbarkeit um 32–56 % verbessert im Vergleich zur nüchternen Einnahme.
Praktisch: Zum Frühstück oder Mittagessen, wenn Fett enthalten ist (Eier, Avocado, Nüsse, Olivenöl, Joghurt, Käse). Wer morgens nüchtern ist, nimmt es besser zur Mittagsmahlzeit.
Morgens oder abends?
Physiologisch spricht das natürliche Vorbild für tagsüber: Vitamin D entsteht durch Sonnenlicht. Also morgens oder mittags. Einige Beobachtungsstudien deuten darauf hin, dass Vitamin D die Melatoninproduktion beeinflussen und abends eingenommen den Schlaf stören könnte. Die Evidenz ist nicht eindeutig, aber als Vorsichtsmaßnahme gilt: Einnahme vor 14 Uhr bevorzugen.
Täglich zur gleichen Zeit
Konsistenz schlägt Perfektion. Wer täglich zur gleichen Mahlzeit supplementiert, hat bessere Werte als jemand, der unregelmäßig hohe Dosen nimmt. Eine einfache Methode: Vitamin D neben den Frühstückstisch legen – sichtbar, greifbar, erinnerbar.
Kofaktoren: Was zusammen mit Vitamin D wichtig ist
Vitamin D wirkt nicht im Vakuum. Mehrere Nährstoffe sind eng mit seinem Stoffwechsel verknüpft – und bei dauerhafter oder hochdosierter Supplementierung besonders relevant.
Vitamin K2
Der wichtigste Kofaktor bei höherer Vitamin-D-Zufuhr. Vitamin D erhöht die Aufnahme von Kalzium aus dem Darm. Vitamin K2 aktiviert zwei entscheidende Proteine:
- Osteocalcin – bindet Kalzium in die Knochenmatrix ein
- Matrix-Gla-Protein (MGP) – verhindert, dass Kalzium sich in Gefäßwandänden ablagert
Ohne ausreichend K2 kann erhöhtes Kalzium aus der Supplementierung theoretisch in Gefäße statt in Knochen wandern. Viele Praktiker empfehlen die Kombination ab 2.000 IE Vitamin D täglich. Die bevorzugte Form: MK-7 (Menaquinon-7) – bessere Bioverfügbarkeit und längere Halbwertszeit als MK-4. Typische Tagesdosis: 100–200 µg MK-7.
Magnesium
Magnesium ist an mehreren Schritten im Vitamin-D-Stoffwechsel beteiligt. Unter anderem an der Umwandlung in die Speicherform (25-OH-D) und in die aktive Form (Calcitriol). Studien zeigen, dass ein Magnesiummangel die Umwandlung blockieren kann. Was erklärt, warum manche Menschen trotz Supplementierung keinen Anstieg ihres Spiegels sehen.
Wer Vitamin D supplementiert, sollte auf ausreichende Magnesiumversorgung achten – über Lebensmittel (Nüsse, Samen, Hülsenfrüchte, grünes Gemüse) oder bei Bedarf ein Supplement. Typisch: 300–400 mg Magnesiumcitrat oder -glycinat täglich, abends eingenommen.
Kalzium
Kalzium muss nicht zwingend zusammen mit Vitamin D supplementiert werden. Wer ausreichend über die Ernährung aufnimmt, braucht kein Supplement. Überschüssiges Kalzium aus Supplements (nicht aus Lebensmitteln) wird in einigen Studien mit erhöhtem kardiovaskulärem Risiko in Verbindung gebracht. Relevant ist Kalzium-Supplementierung hauptsächlich bei Osteoporose-Therapie, postmenopausalen Frauen mit unzureichender Kalziumzufuhr und bei Malabsorption.
Kofaktoren-Übersicht
| Kofaktor | Relevanz | Empfohlene Form | Orientierungsdosis |
| Vitamin K2 | Kalzium-Lenkung in Knochen; Schutz der Gefäße | MK-7 | 100–200 µg täglich |
| Magnesium | Nötig für Umwandlung und Aktivierung von Vitamin D | Magnesiumcitrat/-glycinat | 300–400 mg täglich |
| Kalzium | Nur bei Mangel oder Osteoporose-Therapie | Kalziumcitrat bevorzugt | Nur nach Bedarf |
| Zink | Cofaktor im Immunstoffwechsel; synergistisch | Zinkgluconat/-bisglycinat | 7–10 mg täglich |
| Omega-3 | Synergistischer Entzündungsschutz | EPA+DHA | Nach Bedarf |
Das richtige Präparat wählen
Vitamin D3 vs. D2
Vitamin D3 (Cholecalciferol) ist die Form, die der Körper selbst bildet und die in kontrollierten Studien den 25-OH-D-Spiegel deutlich effektiver anhebt als Vitamin D2 (Ergocalciferol). D3 hat eine längere Halbwertszeit und wird effizienter aktiviert. Für die meisten Menschen ist D3 die klare Wahl.
Für Veganer: D3 aus Flechten (Lichenen) ist biologisch identisch zur tierisch gewonnenen Variante (aus Wollwachs/Lanolin) und inzwischen gut verfügbar. D2 aus Pilzen ist schwerer.
Darreichungsformen im Vergleich
| Form | Bioverfügbarkeit | Geeignet für | Hinweis |
| Öl-Tropfen / Softgels | Sehr gut | Alle; besonders empfohlen | Fettträger verbessert Aufnahme direkt |
| Tabletten / Hartkapseln | Gut bei Mahlzeit | Alle | Unbedingt zur fetthaltigen Mahlzeit |
| Kaut tabletten | Gut | Kinder, ältere Menschen | Auf Dosierung und Träger achten |
| Sublinguale Sprays | Gut bis sehr gut | Malabsorption, Schluckbeschwerden | Umgeht Darmaufnahme teilweise |
| Injektionen (i.m.) | Sehr gut | Schwere Malabsorption | Nur durch Arzt |
| Kombipräparate D3+K2 | Gut | Praktisch für Dauereinnahme | Auf MK-7-Form achten, nicht MK-4 |
Überdosierung: Risiken und Grenzen
Wie Vitamin-D-Toxizität entsteht
Eine Überdosierung durch Sonnenlicht ist praktisch ausgeschlossen, da der Körper die Eigenproduktion selbst reguliert. Durch hochdosierte Supplemente hingegen kann sich Vitamin D anreichern. Die Folge: übermäßige Kalziumaufnahme aus dem Darm und Mobilisierung aus den Knochen. Das Ergebnis ist eine Hyperkalzämie (erhöhter Kalziumspiegel im Blut).
Symptome einer Überdosierung
- Übelkeit, Erbrechen, Appetitverlust
- Starker Durst, häufiges Wasserlassen
- Muskelschwäche, Erschöpfung
- Kopfschmerzen, Verwirrtheit, Benommenheit
- Nierensteine; bei schwerem Verlauf Nierenversagen
- Herzrhythmusstörungen
Sichere Grenzen nach aktuellem Wissenstand
| Dosisbereich täglich | Einschätzung | Empfehlung |
| bis 1.000 IE (25 µg) | Sehr sicher für praktisch alle | Geeignet zur Basisversorgung ohne Bluttest |
| 1.000–2.000 IE (25–50 µg) | Sicher – Standard-Erhaltungsdosis | Gut für Dauereinnahme; kein Bluttest zwingend |
| 2.000–4.000 IE (50–100 µg) | Sicher – innerhalb EFSA-Obergrenze (UL) | Sinnvoll bei Mangel; Kontrollmessung empfohlen |
| 4.000–10.000 IE (100–250 µg) | Erhöhtes Risiko bei Dauereinnahme ohne Kontrolle | Nur mit regelmäßiger Blutkontrolle (alle 3 Mon.) |
| über 10.000 IE (250 µg) | Toxizitätspotenzial bei Dauereinnahme | Ausschließlich unter ärztlicher Kontrolle |
Gut zu wissen: Der EFSA-Tolerable Upper Intake Level (UL) für Erwachsene liegt bei 4.000 IE (100 µg) täglich – bis zu dieser Menge ist nach aktuellem Wissenstand für die allgemeine Bevölkerung kein Risiko zu erwarten. Tatsächliche Toxizitätsfälle betreffen in der Literatur fast ausnahmslos Dauerdosen von 10.000 IE oder mehr über Monate.
| Vorsicht bei hochdosierten Produkten Im Handel sind Präparate bis 10.000 IE und darüber hinaus ohne Rezept erhältlich. Das bedeutet nicht, dass diese Dosen für jeden sinnvoll oder unbedenklich sind. Wer dauerhaft über 4.000 IE täglich einnimmt, sollte den 25-OH-D- und den Kalziumspiegel alle 3 Monate kontrollieren lassen. |
Wechselwirkungen mit Medikamenten
| Medikament / Gruppe | Wechselwirkung |
| Antiepileptika (Phenytoin, Carbamazepin) | Beschleunigen Abbau von Vitamin D – höherer Bedarf |
| Glukokortikoide (Cortison, Prednison) | Reduzieren Kalziumaufnahme und Vitamin-D-Wirkung |
| Cholestyramin (Gallensäurebinder) | Verminderte Aufnahme fettlöslicher Vitamine inkl. D |
| Orlistat (Gewichtsreduktionsmittel) | Hemmt Fettaufnahme – reduziert Vitamin-D-Absorption |
| Bestimmte Antimykotika (Ketoconazol) | Hemmung der Vitamin-D-Aktivierung |
| Thiaziddiuretika (in Kombi) | Können Hyperkalzämie-Risiko bei hoher D-Dosis erhöhen |
| Herzglykoside (Digoxin) | Hyperkalzämie erhöht Empfindlichkeit – gefährliche Kombi |
Wer eines dieser Medikamente dauerhaft einnimmt, sollte die Vitamin-D-Supplementierung zwingend mit dem behandelnden Arzt besprechen.
Blutkontrolle: wie oft und was messen
| Situation | Empfohlene Kontrolle | Was messen |
| Vor Beginn der Supplementierung | Einmalig | 25-OH-D, ggf. Kalzium |
| Nach Auffüllung (2.000–4.000 IE) | Nach 8–12 Wochen | 25-OH-D |
| Stabile Erhaltungsdosis (bis 2.000 IE) | Jährlich (Frühjahr) | 25-OH-D |
| Dauerhaft über 4.000 IE | Alle 3–6 Monate | 25-OH-D + Kalzium im Blut |
| Risikogruppen (Niere, Sarkoidose u. a.) | Alle 3 Monate | 25-OH-D + Kalzium + Nierenwerte |
| Nach Erkrankung / Medikamentenwechsel | Nach 4–8 Wochen | 25-OH-D |
Es ist wichtig, den Kalziumspiegel zusätzlich zum 25-OH-D-Wert zu messen, sobald höhere Dosen im Spiel sind. Eine Hyperkalzämie ist das erste Warnsignal einer Überdosierung und lässt sich mit einer einfachen Blutuntersuchung erkennen, bevor Symptome auftreten.
Fazit: Erst messen, dann dosieren
Die Frage nach der richtigen Vitamin-D-Dosierung lässt sich nicht mit einer einzigen Zahl beantworten. Sie lässt sich aber mit einem klaren Prinzip beantworten: erst messen, dann dosieren, dann kontrollieren.
Wer seinen 25-OH-D-Spiegel kennt, kann gezielt handeln: bei leichter Unterversorgung mit 1.000–2.000 IE täglich zur fetthaltigen Mahlzeit, bei nachgewiesenem Mangel kurzfristig höher und nach Kontrolle, bei ausreichender Versorgung gar nicht oder nur im Winter. Das ist rationaler als Pauschaldosierungen aus dem Internet.
Messen, dosieren, kontrollieren – das ist der einzige verlässliche Weg.
Häufige Fragen (FAQ)
Muss ich Vitamin D täglich nehmen oder reicht es, wenn ich manchmal vergesse?
Vitamin D wird im Fettgewebe gespeichert – ein einzelner vergessener Tag führt zu keinem messbaren Abfall. Wer eine Einnahme vergisst, sollte nicht am nächsten Tag doppelt nehmen, sondern einfach weitermachen. Entscheidend ist Kontinuität über Wochen und Monate – nicht die tagesaktuelle Präzision.
Warum steigt mein Spiegel trotz Supplementierung nicht?
Häufigste Ursachen: Das Präparat wird nüchtern eingenommen (Absorption bis zu 50 % schlechter). Die Dosis ist zu gering für das Körpergewicht. Es liegt eine Malabsorption vor. Das Präparat ist von schlechter Qualität. Selten: genetische Varianten von Vitamin-D-Rezeptoren oder Stoffwechselenzymen. Erste Schritte: auf Öl-basierte Tropfen wechseln, Einnahme zur fetthaltigen Mahlzeit sicherstellen, Dosis verdoppeln und nach 8 Wochen erneut messen.
Kann ich im Sommer aufhören?
Möglicherweise – wenn du tatsächlich regelmäßig mit unbedeckter Haut in der Mittagssonne bist. Wer das nicht sicher sagen kann, sollte im Sommer reduzieren (auf 500–1.000 IE) statt komplett pausieren. Im Oktober in jedem Fall wieder starten. Wer seinen Spiegel im Herbst misst, weiß, ob die Eigenproduktion gereicht hat
Macht es Sinn, Vitamin D ohne Bluttest zu nehmen?
Für eine Basisdosis von 1.000 IE täglich: ja, das ist für praktisch alle Erwachsenen sicher und bei der verbreiteten Unterversorgung in Mitteleuropa sinnvoll. Für Dosen ab 2.000 IE dauerhaft und besonders ab 4.000 IE ist ein Bluttest der einzig vernünftige Ausgangspunkt.
Vitamin D morgens oder abends nehmen?
Bevorzugt morgens oder mittags, zusammen mit einer fetthaltigen Mahlzeit. Die Einnahme abends könnte theoretisch die Melatoninproduktion beeinflussen. Physiologisch ist tagsüber der richtige Zeitpunkt.
Brauche ich K2, wenn ich Vitamin D nehme?
Bei einer Dauerdosis bis 1.000 IE ist K2 kein Muss. Ab 2.000 IE täglich und besonders bei höheren Dosen empfehlen viele Praktiker die Kombination mit 100–200 µg MK-7 täglich – zur optimalen Kalziumlenkung in die Knochen und aus den Gefäßen heraus.
Gibt es einen Unterschied zwischen Öltropfen und Tabletten?
Bei nüchterner Einnahme: ja, deutlich. Öltropfen enthalten Vitamin D bereits in einem Fettträger und werden auch bei leichter Mahlzeit gut aufgenommen. Tabletten ohne Fettträger hängen stärker von der gleichzeitigen Nahrungsfettaufnahme ab. Bei konsequenter Einnahme zur fetthaltigen Hauptmahlzeit ist der Unterschied gering. Für die sicherste Aufnahme: Öl-Softgels oder Tropfen bevorzugen.
Wie lange dauert es, bis sich ein Mangel durch Supplementierung behebt?
Der 25-OH-D-Spiegel steigt relativ langsam. Mit 2.000 IE täglich ist nach 8–12 Wochen eine erste aussagekräftige Kontrolle sinnvoll. Subjektive Verbesserungen berichten manche Menschen bereits nach 2–4 Wochen. Eine vollständige Normalisierung bei schwerem Mangel kann 3–6 Monate dauern.


